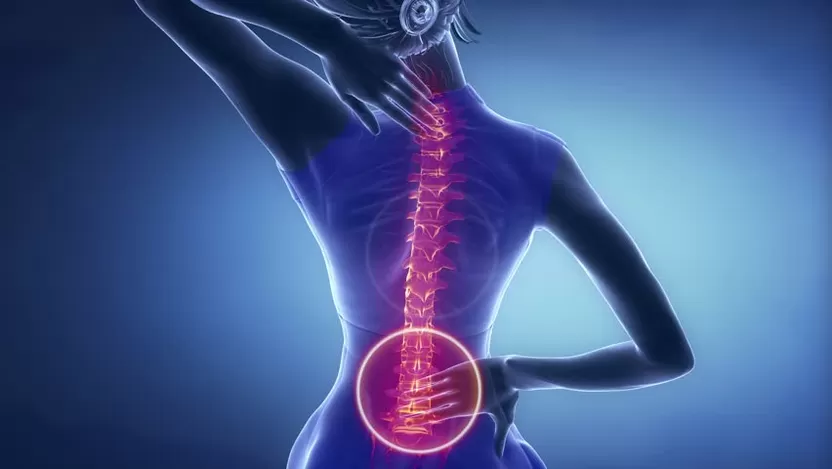
الداء العظمي الغضروفي هو مرض يتميز بتغيرات تنكسية في الأنسجة الغضروفية في العمود الفقري. يؤدي نقص العلاج المناسب إلى انتهاك بنية الأقراص الفقرية وخللها الوظيفي وتشوه العمود الفقري. اعتمادًا على موقع العملية المرضية ، هناك الأنواع التالية من تنخر العظم: عنق الرحم ، صدري ، قطني. كما تظهر الإحصاءات ، لوحظ هذا المرض في أكثر من نصف سكان العالم في الأشخاص الذين تزيد أعمارهم عن 35 عامًا. الأسباب الرئيسية لتطورها هي الإصابات والأحمال غير المتكافئة المنتظمة على العمود الفقري والساقين.
ما هذا
عند الحديث عن ماهية تنخر العظم ، من الضروري القول أن هذا المرض يثير انتهاكًا لبنية أنسجة الأقراص الفقرية نفسها ، مما يقلل من مرونتها ويغير شكلها. في الوقت نفسه ، هناك انخفاض في المسافة بينهما ، مما يؤدي في النهاية إلى فقدان استقرار العمود الفقري.
نتيجة لانقباض الفراغ بين الفقرات ، يتم ضغط النهايات العصبية القادمة من الحبل الشوكي. هذا يسبب زيادة في توتر العضلات والألم.
يؤدي انخفاض المرونة إلى تكوين فتق بين الفقرات وتطور نتوء (مرض تبدأ فيه الفقرات بالانتفاخ في القناة الشوكية دون تمزق الحلقة الليفية). وإذا تم إجراء العلاج بشكل غير صحيح أو كان غائبًا تمامًا ، فسيؤدي ذلك إلى تدهور مفاصل العمود الفقري والأربطة مع تكوين مزيد من النباتات العظمية (عمليات العظام).
يثير تطور الداء العظمي الغضروفي انتهاكًا للوظائف الحركية. يبدأ الشخص في الانزعاج من الألم المستمر في منطقة التركيز المرضي ، والذي يشتد أثناء ثني / تمديد الظهر. هناك احتمال كبير لحدوث خلع جزئي وانحناء الظهر.
كقاعدة عامة ، تظهر الأعراض الأولى للمرض عند الأشخاص خلال فترة الشيخوخة الفسيولوجية للجسم. ولكن هناك حالات يبدأ فيها علم الأمراض في التطور قبل ذلك بكثير. والسبب في ذلك غالبًا هو طريقة الحياة الخاطئة.
في الطب ، هناك أيضًا شيء مثل الغضروف ، وله أعراض ومسببات مماثلة. ما هو الفرق بين تنخر العظم و تنخر العظم؟انه سهل. داء الغضروف هو المرحلة الأولية في تطور تنخر العظم ، عندما لم تبدأ بعد عمليات استبدال الأنسجة التالفة بالتليف وتشكيل نبتات عظمية في العمود الفقري. عندما يكون هناك تشوه واضح في العمود الفقري وتشكيل عمليات جديدة ، فإننا نتحدث عن تنخر العظم.
عوامل استفزازية
ما هو تنخر العظم و تنخر العظم - برزت. الآن يجب أن نتحدث عن أسباب تطورهم. بعد كل شيء ، إذا لم تقم بإزالتها ، فلن يسمح علاج المرض بتحقيق ديناميكيات إيجابية. كما لوحظ بالفعل في البداية ، فإن السبب الرئيسي لظهور علم الأمراض هو الحمل غير المتكافئ على العمود الفقري. يمكن استفزازه من خلال:
- حمل حقائب ثقيلة على كتف واحد أو بيد واحدة ؛
- الموقف غير السليم أثناء الجلوس.
- النوم على مرتبة ناعمة ، وسادة عالية ؛
- ارتداء أحذية غير مريحة وغير صحيحة من الناحية التشريحية.
وأيضًا يمكن أن يتطور تنكس العظم في العمود الفقري على الخلفية:
- نقص ديناميكية (يرافقه ضعف في الدورة الدموية ، وانخفاض قوة العضلات ، وضيق في التنفس) ؛
- أسلوب حياة سلبي
- بدانة؛
- إصابات (كسور ، التواءات ، كدمات) ؛
- أقدام مسطحة؛
- أمراض تنكسية أخرى تؤدي إلى ضعف الدورة الدموية في العمود الفقري.
تسليط الضوء على أسباب تنخر العظم في العمود الفقري ، وتجدر الإشارة أيضًا إلى:
- إجهاد جسدي متكرر
- استنفاد عصبي عاطفي
- اضطرابات التمثيل الغذائي؛
- تسمم (دواء ، كيميائي) ؛
- علم أمراض الجهاز الهضمي.
- الاستعداد الجيني
- الجنف؛
- نقص فيتامين.
- حمل؛
- التدخين؛
- شرب المشروبات الكحولية.
- الجفاف المطول / المتكرر.
هناك العديد من الأسباب لتطور تنخر العظم الخلفي. في أغلب الأحيان ، يحدث حدوثه فورًا على خلفية تأثير عدة عوامل (على سبيل المثال ، الصدمة ، ونمط الحياة السلبي ، والتدخين ، والبقاء لفترات طويلة في الموقف الخاطئ). لا يمكن إثباته إلا من خلال تشخيص شامل ودراسة سوابق المريض.
مراحل التنمية
قبل الحديث عما يجب فعله إذا بدأ الداء الغضروفي في التطور ، من الضروري أيضًا التحدث عن مراحل تطوره ، حيث لا تعتمد عليها فقط شدة الأعراض ، ولكن أيضًا أساليب العلاج. هناك 4 درجات إجمالاً:
- المرحلة الأولى. في هذه المرحلة ، تحدث العمليات المرضية في النواة اللبية للقرص الفقري. يلاحظ فيه الجفاف (الجفاف) ، مما يساهم في النهاية في انخفاض ارتفاعه وتشكيل تشققات في الحلقة الليفية. لا توجد صورة أعراض في هذه المرحلة من المرض. قد يشعر الشخص بانزعاج طفيف في منطقة الظهر بعد مجهود بدني مكثف ، ويكون في وضع غير مريح لفترة طويلة ، وما إلى ذلك.
- المرحلة الثانية. ويرافقه انخفاض في الفضاء بين الفقرات ، وترهل عضلات وأربطة العمود الفقري. تؤدي هذه التغييرات إلى زيادة حركة الفقرات. وأي عامل استفزازي يمكن أن يتسبب في انحرافها أو انزلاقها. بالنسبة للأعراض ، في هذه المرحلة ، يعاني المرضى بالفعل من آلام الظهر والألم الذي يحدث مع أنواع معينة من الأحمال ، نقاط البيع.
- المرحلة الثالثة. يتميز بظهور التدلي والنتوءات والخلع الجزئي والتهاب المفاصل في المفاصل الفقرية. في هذه المرحلة ، غالبًا ما يثير المرض تيبسًا في الحركات وإحساسًا بالوخز في المنطقة المرضية والخدر. متلازمة الألم لها طابع واضح ، فهي تحدث بشكل دوري حتى في حالة الراحة ، في حالة عدم وجود أحمال ثقيلة.
- المرحلة الرابعة. في هذه المرحلة ، يحاول الجسم التكيف مع الاضطرابات التي نشأت. مهمته هي أن يفعل كل ما هو ممكن لتحسين تثبيت العمود الفقري. للقيام بذلك ، يبدأ في تكوين نبتات عظمية - تكوينات عظمية تحل محل الفراغات في العمود الفقري. ومع ذلك ، فإن الجسم بهذه الطريقة لا يساعد نفسه فقط ، بل يضر أيضًا. بعد كل شيء ، تؤدي النباتات العظمية إلى انضغاط الأعصاب وإصابة الفقرات السليمة. ويصبح هذا سببًا لتطور التصلب الليفي في المفاصل والأقراص الفقرية (زيادة في حجم الأنسجة الليفية مع اندماجها المتزامن مع بقايا الغضاريف). إذا كان الشخص يعاني من الصدمة الدقيقة والتعدي في نفس الوقت ، فإن شدة متلازمة الألم تزداد. في غيابهم ، تنحسر الصورة السريرية.
أعراض
عند الحديث عن ماهية الداء العظمي الغضروفي وكيفية التخلص منه ، لا يسع المرء إلا أن يتحدث عن الأعراض التي يمكن أن يظهر بها نفسه. العلامة الرئيسية لتطوره هو وجود ألم في الرقبة ومنطقة الصدر وأسفل الظهر. شدة الأحاسيس تعتمد بشكل مباشر على درجة تطور المرض.
يكشف الفحص البصري للمريض عن انحناء العمود الفقري في المستوي العرضي أو الطولي. غالبًا ما يتم ملاحظتها في أسفل الظهر أو الرقبة ، وغالبًا ما تكون في منطقة الصدر.
إذا تحدثنا عن مشاعر المريض نفسه ، فهناك إرهاق دوري أو مستمر في منطقة الظهر ، بالإضافة إلى الألم ، والذي يمكن أن يكون متهالكًا وظاهرًا ، اعتمادًا على شدة العمليات المرضية. يمكن أن تكون مترجمة في:
- رقبه،
- حزام الكتف؛
- صدر؛
- المنطقة القطنية؛
- عجان.
في هذه الحالة ، من الممكن تصلب الحركات ، مما يجعل من الصعب أداء الواجبات المنزلية. غالبًا ما يحدث في الأطراف العلوية. يمكن استكمال صورة الأعراض بعلامات أخرى. كل هذا يتوقف على موقع التركيز وشدته وخصائص الكائن الحي. إذا كان المريض يعاني من إزاحة الأقراص ، والنتوء ، والفتق ، والنباتات العظمية ، فغالبًا ما يؤدي ذلك إلى ضعف الدورة الدموية ، وخلل في القناة الشوكية ، والوذمة ، والتليف ، والقرص. كل هذا يثير ظهور الأعراض التي يمكن أن تعقد التشخيص وتؤدي إلى التشخيص الخاطئ.
عند الحديث عن كيفية ظهور الداء العظمي الغضروفي ، من الضروري إبراز الأعراض الأكثر شيوعًا التي يشكو منها المرضى. وتشمل هذه:
- ألم ينشأ في الرقبة والقطني وحزام الكتف والأضلاع.
- تصلب الحركات ، وعدم الراحة في الصباح بعد الاستيقاظ ، والانحناء ، والانعطاف ؛
- الشعور بالخدر في الذراعين والساقين والرقبة.
- عدم الراحة في المفاصل وعضلات الظهر.
- كثرة الدوخة والصداع النصفي.
- التعب السريع
- وجع القلب؛
- انتهاك لحساسية الأطراف العلوية.
- انخفاض توتر العضلات.
تعتمد علامات تنخر العظم بشكل مباشر على موقع التركيز المرضي:
- قسم عنق الرحم. في هذه الحالة ، يكون الألم موضعيًا في الرقبة والذراعين وحزام الكتف. يمكنها أن تعطي الكتفين والكتفين. يمكن أن يظهر الداء العظمي الغضروفي العنقي أيضًا على شكل صداع وطنين الأذن و "قشعريرة" أمام العينين ودوخة.
- قسم الصدر. مع هذا المرض يحدث ألم في الصدر. يمكن أن تعطي للكتف العلوي ، الإبط. غالبًا ما يسبب عدم الراحة والألم في منطقة القلب. يمكن أن يؤدي إلى حدوث خلل في الجهاز التنفسي وضيق في التنفس.
- المنطقة القطنية العجزية. تسود متلازمة الألم في العمود الفقري القطني. يتجلى أيضًا في عدم الراحة في الساقين والوركين وأعضاء الحوض. غالبا ما يثير الخلل الوظيفي الجنسي.
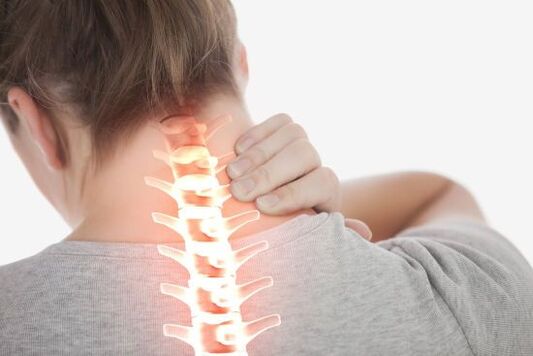
أي إزعاج في العمود الفقري هو سبب جاد لرؤية الطبيب.
يمكن أن يشير وجود علامات مثل إرهاق الظهر والألم أيضًا ليس فقط إلى ظهور المرض المعني ، ولكن أيضًا إلى إضافة أمراض أخرى لا علاقة لها بالتغيرات الضمورية في الأقراص الفقرية. لا يمكن إجراء تشخيص الداء العظمي الغضروفي أو تنخر الغضروف إلا من قبل طبيب متمرس بعد تشخيص دقيق.
التشخيص
تحدثنا عن أسباب تنخر العظم وكيف يمكن أن تظهر نفسها. لكن يجب أن أقول إنه لن يجدي إجراء التشخيص الصحيح إلا على أساس الفحص البصري ومشاعر المريض. للقيام بذلك ، يجب أن تخضع لفحص شامل ، والذي يتضمن بالضرورة:
- الأشعة السينية للعمود الفقري العنقي أو الصدري أو القطني (حسب منطقة الانزعاج) ؛
- تصوير النخاع.
- الفحص العصبي للحساسية وردود الفعل.
يتم استخدام طرق تشخيص إضافية:
- CT.
- التصوير بالرنين المغناطيسي.
- الرنين المغناطيسي النووي.
لاستبعاد وجود أمراض التهابية أو معدية ، توصف أيضًا الاختبارات المعملية:
- OAM.
- UAC.
- كيمياء الدم.
إذا لزم الأمر ، يتم تعيين استشارة من المتخصصين بملف تعريف أضيق.
طرق العلاج
على عكس الغضروف ، مع تنخر العظم في منطقة التلال ، تحدث عملية مزمنة لا يمكن القضاء عليها بالطرق المحافظة. لكن هذا لا يعني أنه لا داعي للقتال معها. يمكن أن يؤدي نقص العلاج المناسب إلى عواقب وخيمة - العمود الفقري مشوه ، وستظهر الأنسجة الليفية في مكان الهياكل العظمية ، التي لا تستطيع أداء الوظائف الضرورية ، وسيصبح الشخص معاقًا.
العلاج المحافظ
ماذا تفعل مع تنخر العظم ، سيخبرك الطبيب. كقاعدة عامة ، مع مثل هذا المرض ، يتم استخدام الطرق التالية:
- علاج بالعقاقير. في هذه الحالة ، يتم استخدام الأدوية للقضاء على الأحاسيس المؤلمة وتخفيف الالتهاب واستعادة التمثيل الغذائي. إذا كان المريض يعاني من ألم شديد ، يتم استخدام الأدوية المانعة للتسرب ، والتي ، بالإضافة إلى التأثير المسكن ، تساعد في تقليل شدة متلازمة التوتر العضلي. هناك الأنواع التالية من الحصار المستخدم في تنخر العظم الغضروفي: حصار نقاط الزناد ، داخل العظام ، وجهاً لوجه ، وفوق فقري ، وفوق الجافية.
- أنشطة العلاج الطبيعي. كما أنها تستخدم لتقليل الألم وتحسين فعالية الأدوية. في أغلب الأحيان ، يتم استخدام العلاج بالموجات فوق الصوتية والمجالات المغناطيسية والتيارات منخفضة التردد وأشعة الليزر وما إلى ذلك في تنخر العظم.
- العلاج الطبيعي والعلاج الحركي. يتم وصف العلاج بالتمارين لجميع المرضى دون استثناء. يتم تنفيذه تحت إشراف متخصصين. يوفر تصحيح الموقف ، وزيادة قوة العضلات ، وتخفيف التوتر العصبي. يساعد التنفيذ المنتظم للتمارين الخاصة أيضًا على زيادة الفجوات بين الأقراص ، لتوزيع الحمل المنتظم على الجهاز العضلي الهيكلي.
- رسالة. يساعد التدليك اليدوي على تطبيع الدورة الدموية وتخفيف التشنجات العضلية والمشابك. إذا كان المريض يعاني من اضطرابات في الجهاز العصبي ، يتم وصف التدليك المائي.
- علاج متبادل. يتم اختياره بشكل فردي لكل مريض. يوفر تطبيع التدفق اللمفاوي والدورة الدموية والتمثيل الغذائي وحركة العمود الفقري. يمنع تطور المضاعفات ويقوي جهاز المناعة.
- الجر الشوكي. تتضمن هذه الطريقة شد العمود الفقري باستخدام معدات خاصة. وبالتالي ، من الممكن تحقيق زيادة في الفضاء بين الفقرات وتقليل مظاهر تنخر العظم.
العلاج الجراحي
إذا لم يساعد العلاج المحافظ في القضاء على علامات تنخر العظم ولا يعطي أي ديناميكيات إيجابية على الإطلاق ، فإنهم يلجئون إلى التدخل الجراحي. المؤشرات لذلك هي:
- متلازمة ذيل الفرس ، والتي تتطور في وجود فتق هائل ؛
- تضيق القناة الشوكية مع ضغط الدماغ وحزم الأوعية الدموية العصبية ؛
- مزيج من الداء العظمي الغضروفي مع انزلاق الفقار بشكل كبير مع عدم استقرار شديد في الجزء ؛
- ضغط الجذر على مستوى الجزء القطني L5 ؛
- داء عظمي غضروفي عنق الرحم ، الذي يحدث مع متلازمة ديسكوجينيك للشرايين الفقرية.
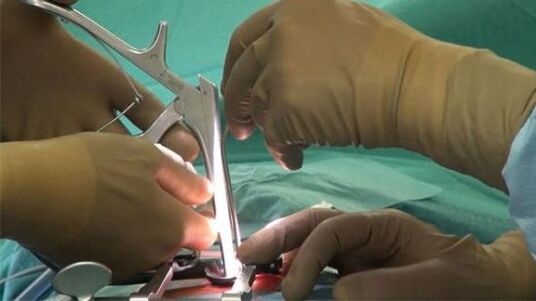
يمكن إجراء علاج الداء العظمي الغضروفي عن طريق الجراحة بعدة طرق:
- بضع الصفيحة الفقرية. يتضمن هذا النوع من العمليات إزالة جزء من الهيكل العظمي والرباط الأصفر.
- استئصال الصفيحة الفقرية. أثناء ذلك ، تتم إزالة معظم العمود الفقري الذي يحد من القناة الشوكية.
- فورامينوتاميا. الغرض من العملية هو توسيع القناة الجذرية.
- قطع. في هذه العملية ، يتم إجراء إزالة جزئية أو كاملة للقرص الفقري.
- تبخير قلب القرص بالليزر. يتم تنفيذه بمشاركة مصباح LED خاص ، والذي يضمن التدمير الجزئي للقرص ، مما يؤدي إلى التطور العكسي للفتق.
كيفية التخلص من تنخر العظم ، يقرر الطبيب فقط. من الضروري أن نفهم أن كل حالة فردية ، وأن اختيار طريقة أو طريقة أخرى للتدخل الجراحي يعتمد على موقع علم الأمراض ، وشدته ، والمريض يعاني من أمراض أخرى.
الطرق التقليدية
في المنزل ، يمكنك علاج مرض العمود الفقري. ولكن يجب أن يتم ذلك فقط في الحالات التي لا تزال فيها أعراض التهاب الغضروف (المراحل الأولى من تطور المرض) وبعد استشارة الطبيب الأولية.
عند الحديث عن ما يساعد في الغضروف ، يجب تسليط الضوء على وصفات الطب البديل التالية:
- يجب أن تأخذ 1 كجم من الملح الخشن ، وتخلط مع 3 ملاعق كبيرة. ل. الخردل الجاف ، أضف 100 مل من الماء ، امزج كل شيء جيدًا. يجب وضع العصيدة الناتجة على نار خفيفة وتسخينها إلى درجة حرارة 50 درجة. يوضع الخليط على المنطقة المؤلمة ويوضع فوقها غشاء ثم منديل دافئ. مع مثل هذا الضغط ، يحتاج المريض إلى الاستلقاء حتى يبرد تمامًا. بعد الإجراء ، من الضروري البقاء دافئًا لمدة ساعتين أخريين.
- يُسكب 1. 5 لتر من الماء في قدر ، ويُضاف 3 حفنات من نشارة الخشب هناك ويُغلى المزيج الناتج ، ثم يُصفى. يتم وضع نشارة الخشب على غلاف بلاستيكي ، مغطى مسبقًا بملاءة على السرير. يتم وضع منديل من الشاش فوق نشارة الخشب ، وبعد ذلك يستلقون عليها مرة أخرى ، ويغطون فوقها ببطانية دافئة. وهكذا ، استلقي لمدة 30 إلى 40 دقيقة.
- خذ 200 غرام من جذور السينكوين ، 100 جذور من Potentilla ، 100 غرام من الراسن. توضع الأعشاب في برطمان سعة 3 لتر ، مملوءة بالفودكا. يتم وضع التركيبة الناتجة في مكان مظلم لمدة 3 أسابيع ، ثم يتم تصفيتها. خذ 3 مرات في اليوم قبل الوجبات ، 1 ملعقة كبيرة. ل. طوال الشهر. ثم خذ استراحة لمدة 10 أيام وكرر الدورة.
من الصعب علاج تنخر العظم. من الصعب الاستجابة لأساليب العلاج المحافظة. ولكن إذا قمت بدمجها مع التغذية السليمة والعلاج المنزلي والعلاج بالتمارين الرياضية وجميع توصيات الطبيب ، فحينئذٍ يكون لدى المريض كل فرصة للتخلص من الآلام التي تعذبه ومنع تطور المضاعفات.

















































