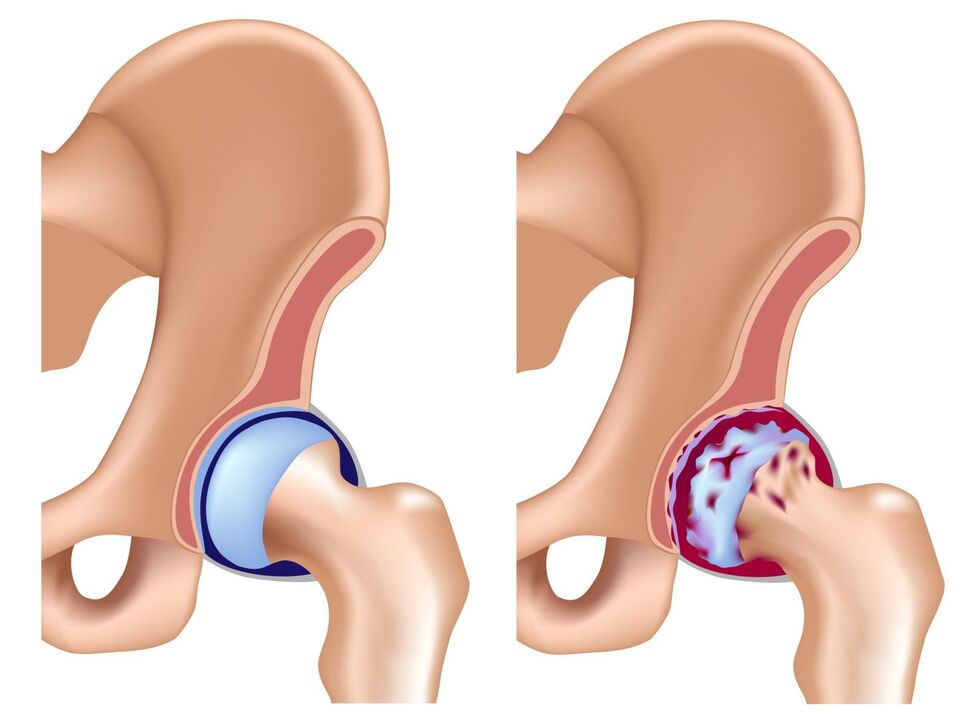
داء مفصل الورك هو مرض يصيب مفاصل الورك بسبب التغيرات في بنية الأنسجة فيها. المرض له اسم آخر - التهاب مفصل الورك، أو هشاشة العظام.
داء مفصل الورك هو مرض تنكسي معقد ناجم عن تغيرات في الأنسجة الغضروفية للمفصل. لا يمكن استعادة الأنسجة الغضروفية بعد اكتمال تكوين الهيكل العظمي للإنسان، وبالتالي فإن أي ضرر يلحق بها يؤثر على حالة الأنسجة مستقبلاً. تتأثر حالة الغضروف أيضًا بسائل المفصل الذي يؤدي وظيفة تشحيم الأنسجة. بسبب عدم كفاية التشحيم وزيادة الاحتكاك، يصبح الغضروف المفصلي أرق ويتآكل تمامًا في النهاية. يؤدي غياب الغضروف إلى زيادة الحمل على سطح العظام، ويحدث احتكاك بين العظام، وهذا يؤدي إلى تغير شكلها ووضعيتها، مما يؤدي إلى ظهور الألم.
في أغلب الأحيان، يعاني الأشخاص في سن الشيخوخة من داء مفصل الورك، لأنه بحلول هذا الوقت تم فقدان وظائف أنسجة الغضاريف.
أنواع داء مفصل الورك
في الطب، يتم التمييز بين داء مفصل الورك الابتدائي والثانوي.
في الحالة الأولية، أسباب المرض غير واضحة.
يتأثر تطور داء مفصل الورك الثانوي بالأسباب التالية:
- تلقي إصابات وكسور مختلفة.
- العيوب الخلقية في مفصل الورك (خلع الورك الخلقي) ؛
- وجود العمليات الالتهابية في منطقة الورك.
- التهاب المفاصل الروماتويدي (مرض النسيج الضام الذي يدمر الغضروف المفصلي) ؛
- نخر العقيم لرأس الفخذ (موت رأس الفخذ).
مراحل داء مفصل الورك
في الممارسة الطبية، هناك 4 مراحل من داء مفصل الورك:
المرحلة 1
تتميز بظهور آلام دورية في المفصل. يحدث الألم عندما تبدأ في الحركة بعد حالة من الراحة، ولكنه يختفي أثناء استئناف النشاط القوي. في حالة الهدوء لا يظهر الألم. لا يتم انتهاك حركة المفاصل. تظهر الأشعة السينية نموًا طفيفًا في العظام وتضييقًا طفيفًا في مساحة المفصل.
المرحلة 2
حدوث الألم أثناء النشاط البدني المعتدل، وكذلك أثناء الراحة. ظهور العرج أثناء المشي لفترة طويلة. قد يظهر الألم في الركبة أو أسفل الظهر. تظهر الأشعة السينية: تغيرات في شكل رأس عظم الفخذ، عدم انتظام محيط العظم، سماكة عنق العظم، نمو ملحوظ في أنسجة العظم، تضييق مساحة المفصل مرتين.
المرحلة 3
يحدث الألم المستمر بغض النظر عن النشاط البدني، سواء في حالة النشاط أو الهدوء. الألم يمكن أن يسبب الأرق. بسبب محدودية حركة المفاصل، يضطر الشخص إلى المشي بدعم. تكشف الأشعة السينية عن زيادة كبيرة في عرض عنق العظم وانخفاض في طوله مقارنة بالمعدل الطبيعي وتشوه رأس عظم الفخذ. المساحة المشتركة غائبة عمليا. الحالة البدنية محدودة للغاية. قد يتم التعرف على المريض على أنه معاق.
المرحلة 4
يشعر المريض بألم لا يطاق أثناء الراحة. أي حركة تسبب ألما شديدا، ولا يستطيع المريض التحرك بمساعدة (العكازات، العصا). الطريقة الوحيدة لعلاج داء مفصل الورك هي الجراحة.
أسباب داء مفصل الورك
يتأثر ظهور داء مفصل الورك بعدة أسباب، ولكن أهمها هو ضعف الدورة الدموية في منطقة الورك. بسبب الدورة الدموية غير السليمة، يتباطأ التمثيل الغذائي في المفاصل، وهذا يؤدي إلى ضمور تدريجي لعضلات الساق.
الأسباب الأخرى لداء مفصل الورك هي:
- نمط الحياة المستقرة.
- الصدمات الدقيقة التي لا تسبب الألم للمريض.
- اضطرابات الغدد الصماء.
- التغيرات في أسطح المفاصل بسبب العمر.
- زيادة الحمل على المفاصل (غالبًا ما يوجد عند الرياضيين).
- العمليات الالتهابية والمعدية في المفاصل.
- أمراض القدم (الأقدام المسطحة) والعمود الفقري (الجنف) ؛
- السمنة (زيادة الحمل على المفصل بسبب الوزن الزائد) وغيرها من الأسباب.
مع الأخذ بعين الاعتبار الحالة الصحية للكائن الحي بأكمله، يتم تحديد الأسباب الدقيقة للمرض لدى مريض معين.
أعراض داء مفصل الورك
يؤثر داء المفاصل على الرجال والنساء بعد سن الأربعين. تعاني النساء من أعراض أكثر إيلاما.
علامات داء مفصل الورك هي:
- ألم في مفصل الورك (يحدث بشكل دوري ويكون مؤلمًا بطبيعته) ؛
- مشية غير متساوية وغير مؤكدة (العرج)؛
- ظهور أزمة في المفصل.
- حركة الساق المصابة محدودة (في المرحلة الأولية، هناك ثقل وتيبس في الحركات، والتعب، والشعور بالضيق العام)؛
- ظهور ضمور عضلات الفخذ (يتغير حجم ونبرة العضلات، مما يسبب الألم في الركبة).
تشخيص داء مفصل الورك
لتحديد تشخيص داء مفصل الورك، من الضروري الخضوع لإجراءات التشخيص:
- فحص المريض من قبل أخصائي.
- إجراء اختبارات الدم العامة والكيميائية الحيوية (يسمح لنا بتحديد العمليات الالتهابية وتمييز التهاب المفاصل عن التهاب المفاصل)؛
- الأشعة السينية (تُستخدم للكشف عن الأضرار والتغيرات في أنسجة العظام)؛
- التصوير بالرنين المغناطيسي للمفصل (يكتشف التغيرات الطفيفة في أنسجة الغضاريف).
علاج داء مفصل الورك
لعلاج المرض، يستخدم المتخصصون الإجراءات الطبية والأدوية.
تشمل طرق علاج داء مفصل الورك ما يلي:
- التمارين العلاجية والتدليك.
- العلاج الطبيعي.
- العلاج بالأوزون
- العلاج بالتبريد.
- العلاج بالأدوية.
- العلاج الجراحي، الخ.
في العيادات المتخصصة، يتم اختيار برنامج علاجي فردي لداء مفصل الورك لكل مريض، مع الأخذ في الاعتبار عمره والأمراض المصاحبة ومرحلة داء مفصل الورك. يساهم النهج الفردي في تعافي المريض في أسرع وقت ممكن.
الجمباز العلاجي والتدليك
تساعد رياضة الجمباز على تقوية العضلات وتحسين الدورة الدموية. التمارين الصباحية لا توقظ الجسم بعد النوم فحسب، بل ترفع أيضًا السائل الزليلي من الأجزاء السفلية للمفصل. يقوم السائل الزليلي بتليين أنسجة الغضروف بالعناصر الغذائية الأساسية، مما يزيد من مقاومة الغضروف للإجهاد طوال اليوم.
ومع ذلك، بالنسبة لداء مفصل الورك، يجب اختيار التمارين البدنية بحكمة. يمكن أن تسبب الحركات المفاجئة والقوية ألمًا شديدًا وإصابة المفصل. ينصح بالذهاب إلى حمام السباحة، فالسباحة تساعد على تقوية العضلات، وتخفف الضغط على المفصل ولا تسبب الإصابة.
يعد التدليك لعلاج داء مفصل الورك طريقة فعالة وآمنة للغاية. فهو يحسن الدورة الدموية ويقوي العضلات ويخفف التشنجات المؤلمة والتورم وتوتر العضلات. أثناء تدليك مفصل الورك وأسفل الظهر والظهر، تسترخي العضلات، بحيث يتم توزيع السائل الزليلي في جميع أنحاء الغضروف.
العلاج الطبيعي
يجمع العلاج الطبيعي بين طرق مختلفة:
- العلاج الكهربائي.
- العلاج بالتردد فوق العالي؛
- العلاج بالموجات فوق الصوتية.
- العلاج بالليزر.
- العلاج بالبارافين، الخ.
تهدف كل هذه الإجراءات إلى تحسين الدورة الدموية وتخفيف التشنجات والالتهابات، وذلك لأن الوصول إلى مفصل الورك محدود.
العلاج بالأدوية
هناك العديد من الأدوية التي تؤدي وظائف مختلفة في علاج داء مفصل الورك:
- الأدوية الموضعية (المراهم والكمادات والمستحضرات). تحت تأثير الإعلانات، يعتقد معظم المرضى أن العلاج بالمراهم والكريمات المختلفة هو الطريقة الأكثر فعالية. لكن هذا اعتقاد خاطئ، لأن الخصائص العلاجية لهذه الأدوية غير قادرة على الوصول إلى مفصل الورك بسبب موقعه العميق. فهي تساعد فقط على تحسين الدورة الدموية بشكل مؤقت وتخفيف التشنجات. لم يتم القضاء على أسباب داء مفصل الورك، ويستمر المرض في التطور تدريجيا إلى مرحلة أكثر تعقيدا.
- مضادات الالتهاب غير الستيرويدية. يتم استخدامها للقضاء على العمليات الالتهابية وتخفيف التورم والألم. ونتيجة للاستخدام طويل الأمد للأدوية غير الستيرويدية، تظهر آثار جانبية تؤثر سلبًا على الأعضاء الداخلية (التهاب المعدة). لا تعمل هذه الأدوية على استعادة أنسجة الغضاريف اللازمة لوظيفة المفصل الطبيعية.
- مرخيات العضلات (الأدوية التي تعمل على استرخاء العضلات). تحسين الدورة الدموية وتخفيف توتر العضلات حول المفصل. تأثير الأدوية مؤقت، ولا يتم استعادة وظائف المفاصل.
- أدوية الستيرويد الهرمونية. تساعد الحقن الهرمونية داخل المفصل في الأمراض المصاحبة، على سبيل المثال، في حالة التهاب أوتار عظم الفخذ. لديهم آثار جانبية وتأثير علاجي قصير المدى.
- موسعات الأوعية الدموية. يتم استخدامها لإرخاء العضلات الملساء للأوعية الدموية، وتوسيع التجويف بينها، وتخفيف الألم في الأوعية الصغيرة، والقضاء على الألم الليلي. تعمل موسعات الأوعية أيضًا على تحسين الدورة الدموية المفصلية وتساعد على توصيل العناصر الغذائية التي تحتاجها أنسجة الغضروف. عند استخدامها بشكل صحيح، توفر الأدوية الموسعة للأوعية تأثيرًا علاجيًا كبيرًا. ومع ذلك، فإن فعالية العلاج تتأثر بالتحمل الفردي للأدوية.
- أجهزة حماية الغضروف (الأدوية التي تعمل على ترميم الغضاريف). وهي من أكثر الأدوية الحديثة فعالية، حيث أنها تؤثر على ترميم أنسجة الغضاريف وتغذيتها بالمواد اللازمة. مع الاستخدام المنتظم لمضادات الغضروف، من الممكن إيقاف تطور داء مفصل الورك. وتظهر النتيجة إيجابية مع مرور الوقت، وبعد انتهاء تناول الدواء تستمر عملية ترميم الغضاريف.
العلاج الجراحي لداء مفصل الورك
يتم اللجوء إلى التدخل الجراحي في حالة التدمير الكبير لأنسجة الغضروف واستحالة ترميمها وعدم حركة المفاصل. في بعض الحالات، تكون الجراحة هي الطريقة الوحيدة الممكنة لاستعادة قدرة الشخص على المشي دون ألم.
المفاصل الاصطناعية هي عملية لإزالة المفصل المصاب واستبداله بنظير اصطناعي، وهو المفصل الاصطناعي. يشبه شكل المفصل الاصطناعي المفصل الحقيقي، فهو يؤدي جميع وظائف المفصل ويمكنه تحمل الأحمال الثقيلة أثناء المشي والجري وما إلى ذلك.
مدة خدمة الأطراف الاصطناعية
كما هو الحال مع أي شيء آخر، فإن الطرف الاصطناعي له فترة خدمة خاصة به. يعتمد تآكل الطرف الاصطناعي على الحمل والتنقل. يزيد الوزن الزائد من الحمل بشكل كبير، وستكون مدة خدمة الطرف الاصطناعي حوالي 10 سنوات. مع الحمل والحركة المعتدلين، سوف يستمر الطرف الاصطناعي حوالي 15 عامًا. هناك أيضًا نماذج من الأطراف الاصطناعية التي تتراوح مدة خدمتها بين 20 و 25 عامًا، لكن عيبها الرئيسي هو تكلفتها العالية.
بعد تآكل الطرف الاصطناعي، من الضروري إجراء عملية ثانية لاستبداله. ومع ذلك، فإن استبدال الطرف الاصطناعي أمر معقد بسبب حقيقة أن عظم الورك يصبح أرق بمرور الوقت وتظهر مشكلة تثبيت الطرف الاصطناعي. لذلك، لتجنب تكرار عملية استبدال المفاصل، من الضروري استخدام طرق العلاج المحافظة لأطول فترة ممكنة.
ومن الجدير بالذكر مخاطر استبدال مفصل الورك - حيث يصل عدد الوفيات بعد الجراحة إلى 1-2%.
إعادة التأهيل بعد الأطراف الاصطناعية
تعد جراحة استبدال المفاصل معقدة للغاية وستستغرق وقتًا لاستعادة القدرة على الحركة المفقودة. تشمل فترة التعافي أساليب تقوية الجسم: التدليك والجمباز وتمارين التنفس. يجب زيادة حجم وتعقيد الأحمال تدريجياً حتى يعتاد الجسم على جميع التغييرات.
الأكل الصحي يسرع أيضًا عملية الشفاء. وينصح بإدراج الأطعمة الغنية بالفوسفور والدهون الفوسفاتية في النظام الغذائي، حيث تساهم خصائصها في ترميم أنسجة الغضروف.
تستمر فترة إعادة التأهيل حوالي 6 أشهر. يبقى المريض في المستشفى تحت الملاحظة لمدة 5 إلى 10 أيام. ثم يتم تنفيذ مجموعة من إجراءات إعادة التأهيل التي تهدف إلى تقوية عضلات الورك. أولاً، سيتعين على المريض المشي باستخدام عكازين، ثم بالعصا، وأخيراً بمفرده دون أي دعم.
في نهاية فترة إعادة التأهيل، يستعيد المريض قدرته المفقودة على العمل ومتعة المشي السهل!
الوقاية من داء مفصل الورك
للوقاية من داء مفصل الورك من الضروري:
- الالتزام بأسلوب حياة نشط (ممارسة التمارين الصباحية، والمشي لمسافات قصيرة)؛
- لا تمارس الرياضة بشكل احترافي.
- الحفاظ على نظام غذائي متوازن، حيث يساعد ذلك على تجنب زيادة الوزن، مما يسبب ضغطًا إضافيًا على المفاصل؛
- خذ دورة من واقيات الغضروف مرة كل 1-2 سنوات بعد 40 عامًا (في حالات استعداد الأسرة للإصابة بداء مفصل الورك أو إصابات المفاصل).

















































